認知症が「食」に与える影響
加齢とともに認知症の割合は高まり、それに伴って「食べること」に関する悩みも変化していきます。
年齢別にみる認知症の推計
現在、65歳以上の約16%(約6人に1人)が認知症であると推計されています。年齢が上がるにつれ、その割合は急激に上昇します。
| 年齢層 | 男性 | 女性 |
| 80代後半 | 35% | 44% |
| 95歳以上 | 51% | 84% |
認知症のタイプ別:食への影響と特徴
認知症の種類によって、食事の際に注意すべきポイントが異なります。
-
アルツハイマー型認知症
-
特徴: 「食べる」という一連の動作(食べ物を認識し、口へ運び、噛む)が難しくなります。
-
-
血管性認知症
-
特徴: 症状がまだらに現れるのが特徴です。発症直後が最も状態が悪いですが、その後の訓練(嚥下リハビリなど)によって飲み込み機能が改善する可能性があります。
-
-
レビー小体型認知症
-
特徴: パーキンソン病に似た症状が出やすく、誤嚥(食べ物が気管に入ってしまうこと)などの摂食嚥下障害が起こりやすくなります。
-
-
前頭側頭型認知症
-
特徴: 食欲のコントロールが難しくなる過食や、急いで食べてしまうことによる窒息に注意が必要です。
-
💡 ポイント
認知症は単なる「物忘れ」だけでなく、身体の「食べる機能」にも直結します。それぞれのタイプに合わせた適切な食事サポートが、安全で楽しい食生活を守ることにつながります。
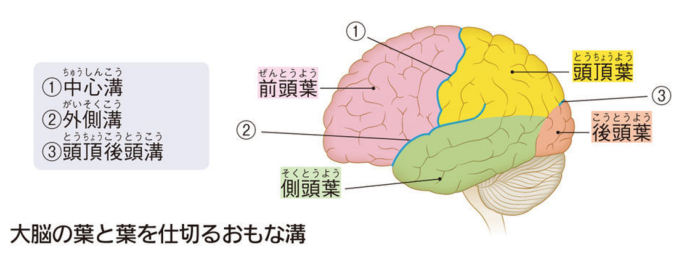
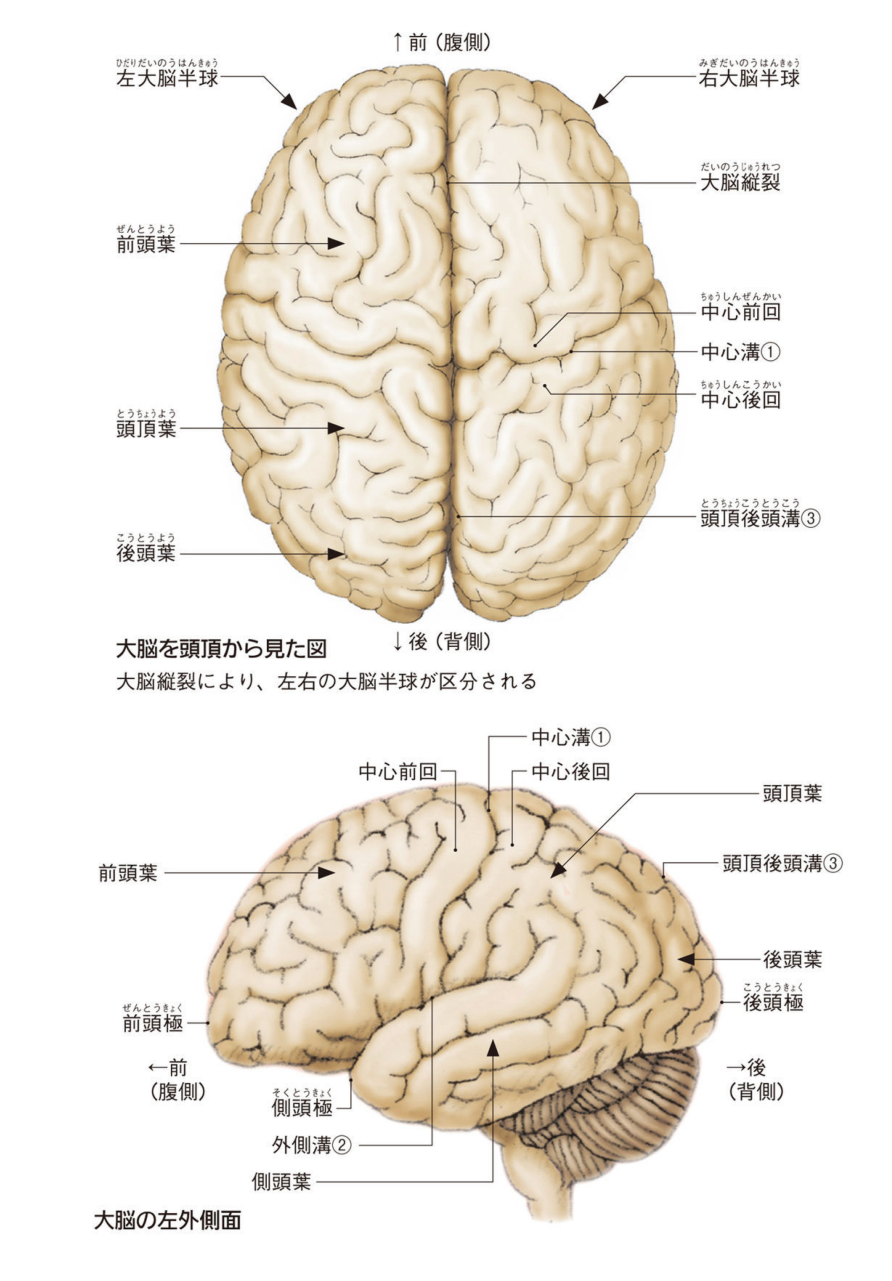
ブルーバックス新しい人体の教科書より引用
認知症のタイプ別:食事の特徴とサポート
■ アルツハイマー型(記憶と手順の障害)
時期が進むにつれて、食事の困りごとが変化します。
-
初期〜中期: 食べ方を忘れる、食事に集中できないなどの「動作」の迷い。
-
後期: 口を開けない、飲み込み方がわからなくなるといった「身体的」な障害。
-
【介助のコツ】 テレビを消すなど集中できる環境を作り、食べ慣れたメニューで安心感を与えましょう。
■ レビー小体型(体調の波と幻視)
日によって、あるいは時間帯によって状態が大きく変わります。
-
特徴: 「お皿の中に虫がいる」などの幻視や、体が震えて食べにくいパーキンソン症状。
-
【介助のコツ】 意識がハッキリしている時間帯を狙って食事を摂ります。お皿の配置を工夫し、食べやすい姿勢をしっかり作りましょう。
■ 前頭側頭型(行動と理性の障害)
食べ方そのものが変化し、安全管理が最も重要になります。
-
特徴: 同じものばかり食べる、極端な甘党になる、猛烈な早食い・詰め込み。
-
【介助のコツ】 窒息を防ぐため、小さいスプーンを使い、食べ物を小出しにして配膳します。喉に詰まりにくい食形態(ミキサー食など)の検討も必要です。
■ 脳血管性(ダメージ部位による多様な障害)
脳梗塞などが起きた場所によって、麻痺や言葉の障害など、人により症状が異なります。
-
【介助のコツ】 麻痺がある場合は食べこぼしに注意し、本人の残っている能力(機能)に合わせて、オーダーメイドな介助を組み合わせます。
食事の困りごと・相談先ガイド
「最近、飲み込みにくそう」「食べてくれない」と感じた時、一人で抱え込まずに以下の専門家へ相談しましょう。
1. 【まず最初に】全体的な相談をしたい時
-
相談先:ケアマネジャー(介護支援専門員)
-
いつ相談する?: どこに相談していいか分からない時、介護サービスの調整が必要な時。
-
役割: お困りごとに合わせて、リハビリ専門職の導入や、配食サービスの紹介、訪問看護の手配など、窓口として動いてくれます。
-
2. 【体調・病気】医学的な判断が必要な時
-
相談先:かかりつけ医・主治医
-
いつ相談する?: 急に食べられなくなった、熱がある、薬の影響が気になる、認知症の型を特定したい時。
-
役割: 全身状態を診て、嚥下検査(VF/VE検査など)が必要か判断したり、嚥下障害を引き起こしている薬の調整などを行ったりします。
-
3. 【飲み込み・訓練】食べ方やリハビリについて
-
相談先:言語聴覚士(ST)
-
いつ相談する?: むせることが増えた、飲み込みの練習(アイスマッサージなど)を具体的に教わりたい、食べやすい姿勢を知りたい時。
-
役割: 「飲み込み」の専門家です。お口の動かし方のリハビリや、ご本人に合った安全な食べ方を指導してくれます。
-
4. 【お口の環境】歯や口のケアについて
-
相談先:歯科医師・歯科衛生士
-
いつ相談する?: 入れ歯が合わない、口を開けてくれない、口臭が気になる、口の中に汚れが溜まっている時。
-
役割: 噛むための歯の治療だけでなく、お口の中を清潔に保つ(口腔ケア)の指導や、K-point刺激法などの具体的な手技を教えてくれます。
-
5. 【食事内容】栄養や食べ物の形態について
-
相談先:管理栄養士
-
いつ相談する?: 栄養不足(低栄養)が心配、ミキサー食の作り方がわからない、どんなとろみ剤を選べばいいか知りたい時。
-
役割: 少ない量でも栄養が摂れる献立の工夫や、飲み込みやすい「食形態」について具体的なアドバイスをくれます。
-
相談先早見表
| 困りごとの例 | おすすめの相談先 |
| どこに電話すればいいか迷う | ケアマネジャー |
| 激しくむせる、肺がゼーゼーする | 主治医(内科など) |
| 食べ方がわからなくなっている | 言語聴覚士 (ST) |
| 入れ歯がガタつく、口が汚れている | 歯科医・歯科衛生士 |
| 体重が減ってきた、献立がマンネリ | 管理栄養士 |
スムーズな飲み込みを促す「お口の刺激」
「口の中に食べ物があるのに動かない」「飲み込めない」という時に有効なテクニックです。
① 冷圧刺激(アイスマッサージ)
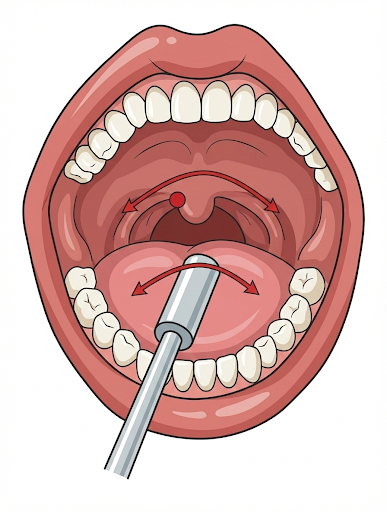
冷たい刺激を与えて、飲み込む反射(ゴクン)を引き出します。
-
目的: 嚥下(飲み込み)のスイッチを入れる。
-
方法: 凍らせた綿棒(アイス棒)で、舌の奥や上あごの奥を優しくなぞります。反応を見ながら少しずつ圧を強め、つばを飲み込むのを促します。
② K-point刺激法
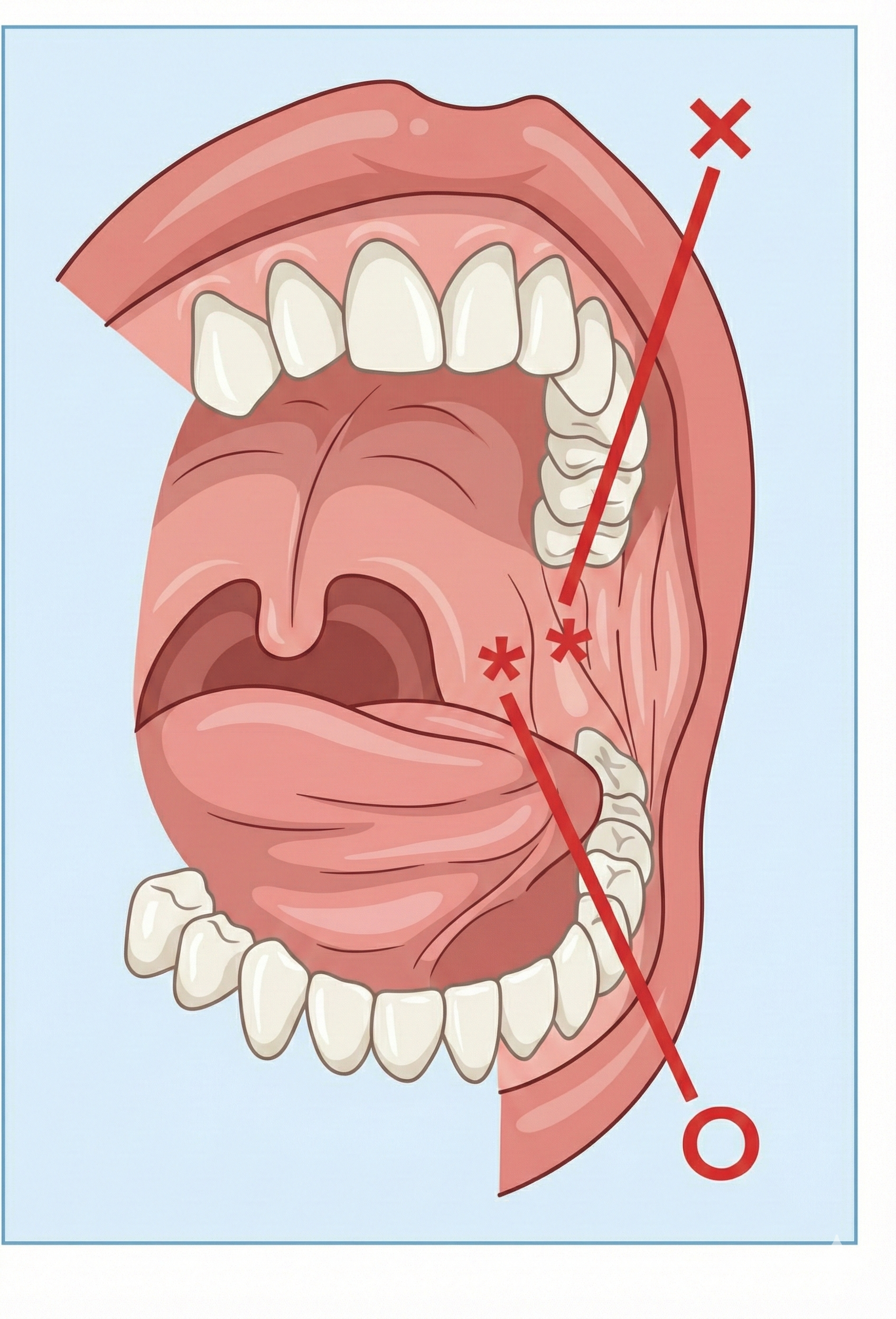
口が開きにくい方や、口に食べ物を含んだまま止まってしまう方に有効です。
-
目的: 開口(口を開ける)と、飲み込みの反射を促す。
-
方法: 親知らずの奥あたり(K-point)を、スプーンや綿棒で軽く押して刺激します。口腔ケアのついでや、食中に動きが止まった際に行うと効果的です。
💡 メッセージ 食事のトラブルは、ご本人の「わがまま」ではなく、脳の障害による「できないこと」が原因です。その方のタイプに合った適切な刺激や環境づくりで、安全で楽しい食生活を支えていきましょう。
認知機能の障害に合わせた「食事サポート」ガイド
認知症による「食べにくさ」の原因は、口の動きだけでなく、脳の認識や注意力の障害も大きく関係しています。症状に合わせた適切な介助方法を確認しましょう。
1. 「何がどこにあるか」がわからない(失認・視空間性障害)
食べ物や食器が目に入っていても、それが何かわからなかったり、位置が掴めなかったりする状態です。
-
困りごとの例:
-
目の前にお箸があるのに気づかない。
-
お皿との距離感が掴めず、手が空を切ってしまう。
-
お皿の片側だけ食べ残す(半側空間無視)。
-
-
介助のポイント:
-
目印をつける: 食器の下に色のついたマットを敷くなど、コントラストをはっきりさせる。
-
手の誘導: 優しく手を添えて、お箸やコップまで導く。
-
五感を刺激: 「いい匂いですね」「温かいですよ」などの声掛けや、味・食感に変化をつけて認識を促す。
-
2. 「道具の使い道や動かし方」がわからない(失行)
体は動くのに、食事という「一連の動作」がスムーズに組み立てられない状態です。
-
困りごとの例:
-
お箸をどう持てばいいかわからない。
-
スプーンで食べ物をすくう動作ができない。
-
-
介助のポイント:
-
環境の単純化: 使う道具をしぼり、使う順番に並べる。
-
道具の工夫: 握りやすい太柄のスプーンや、すくいやすい深皿など、自助具を活用する。
-
3. 「口の動かし方・飲み込み方」がわからない(嚥下失行・開口障害)
食べ物を口に入れた後、「噛んで飲み込む」という命令が脳からうまく伝わらない状態です。
-
困りごとの例:
-
口を閉じたまま開けてくれない。
-
食べ物を口に入れたまま、ずっと溜め込んでいる(送り込みの困難)。
-
-
介助のポイント:
-
飲み込みを助ける道具: シリンジ(注射器型の筒)やノズル付きボトルを使い、舌の奥へ少量ずつ食べ物を運び、飲み込みを促す。
-
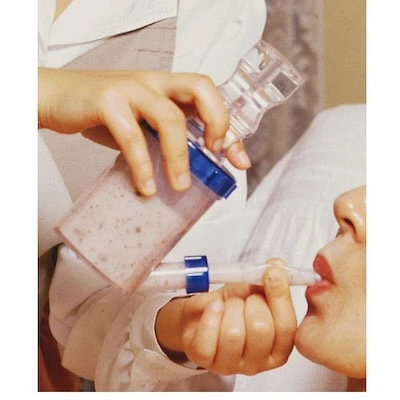
-
-
お口の刺激: K-point刺激法(奥歯のあたりを刺激する)で口を開けるきっかけを作る。
-
配置の工夫: スプーンで舌の奥の方へ食べ物を置くことで、飲み込みのスイッチを入りやすくする。
-
4. 「集中力やペース」のコントロールが難しい(実行機能・注意障害)
食事を最後までやり遂げることや、適切なペースを守ることが難しくなる状態です。
-
困りごとの例:
-
食べている途中で立ち上がってしまう、別のことに気を取られる。
-
どんどん口に詰め込む「早食い」や、同じものばかり食べる。
-
食べ物でないものを食べようとする(異食)。
-
-
介助のポイント:
-
環境を整える: テレビを消す、余計なものをテーブルに置かないなど、食事に集中できる環境を作る。
-
一口の量とペース: 小さなスプーンを使い、介助者が「次の一口」のタイミングを調整する。
-
配膳の工夫: 混乱を防ぐため、一度に全部出さず「一皿ずつ」提供する。
-
症状別・介助のクイックチェック表
| 症状 | 主な対策 |
| 場所がわからない | 手を添えて誘導、食器の色の工夫 |
| 使い方がわからない | 使う順に並べる、シンプルな道具を使う |
| 口が開かない | K-point刺激法(口内のマッサージ) |
| 飲み込まない | 嚥下誘発手技(アイスマッサージなど) |
| 早食い・詰め込み | 小さなスプーンの使用、小分け配膳 |
認知症に伴う「行動・心理症状」と食事への影響
認知症には、記憶力の低下などの「中核症状」のほかに、不安や興奮、妄想といった「周辺症状」があらわれることがあります。これらは食事の場面にも大きく影響します。
1. 落ち着きがない・興奮(多動・興奮性)
じっとしていることが難しく、食事に集中できない状態です。
-
特徴:
-
食事中に立ち上がってしまう、座っていられない。
-
常に動いているため、通常よりも多くのエネルギーを消費し、痩せやすくなる。
-
-
介助のヒント:
-
一度に食べきるのが難しい場合は、おにぎりやサンドイッチなど、歩きながらでも食べられるもの(手づかみ食べ)を用意するのも一つの手です。
-
2. 拒否や強い抵抗(攻撃性)
介助を受け入れられず、時には手が出てしまうこともあります。
-
特徴:
-
「食べさせられる」ことへの不快感から、介助を拒む。
-
食べ物を投げたり、介助者を叩いてしまったりする。
-
-
介助のヒント:
-
無理強いは禁物です。一度時間を置き、介助者を変えたり、本人が自分で食べたくなるような声掛け(「美味しそうですね」など)を心がけましょう。
-
3. 食欲がわかない・無気力(うつ状態)
気持ちが沈み、食べる意欲そのものが低下します。
-
特徴:
-
「食べたくない」と拒絶する、食欲がなくなる。
-
食べる動作が極端に遅くなり、食事が長時間かかる。
-
-
介助のヒント:
-
好物を用意する、彩りを良くするなど、視覚的な刺激を大切にします。また、少量でも高栄養な補助食品を活用しましょう。
-
4. 食べ物に不信感を持つ(妄想)
現実とは異なる思い込みにより、食事ができなくなります。
-
特徴:
-
物取られ妄想・毒入れ妄想:「毒が入っている」「誰かに食べ物を盗まれる」と思い込み、拒食する。
-
-
介助のヒント:
-
否定せず、まずは「心配ですね」と寄り添います。介助者が目の前で毒見(試食)をして安心感を与える、大皿から取り分けるなどの工夫が有効です。
-
5. 実際にはないものが見える(幻覚)
存在しないものに気を取られ、食事が中断します。
-
特徴:
-
幻視・幻聴:「お皿の中に虫がいる」「誰かに話しかけられた」と感じ、食事が進まない。
-
-
介助のヒント:
-
照明を明るくして影を減らす、テレビを消して静かな環境にするなど、幻覚を誘発しにくい環境を整えましょう。
-
まとめ:食事トラブルへの向き合い方
| 症状タイプ | 困りごとの例 | 対応のヒント |
| 興奮・多動 | 座っていられない | 手づかみ食べ、高カロリー食の検討 |
| 攻撃性 | 介助の拒否・暴力 | 一度距離を置く、無理強いしない |
| うつ状態 | 拒食・時間がかかる | 好物の提供、高栄養食品の活用 |
| 妄想 | 「毒が入っている」 | 介助者の試食、安心感の提供 |
| 幻覚 | 幻視による中断 | 部屋を明るくし、静かな環境を作る |
認知症の診断と判断能力の確認について

「もしかして認知症かも?」と感じた時、どのようなプロセスで確認が行われるのかをご説明します。
1. 医師による「診断」
認知症であるかどうかの最終的な確定診断は、必ず専門医(精神科、神経内科、もの忘れ外来など)が行います。
2. 認知機能テスト(HDS-Rなど)
現在の認知機能の状態を客観的に把握するために、「改訂長谷川式簡易知能評価(HDS-R)」などのテストを実施します。
-
どのようなテスト?: 言葉の記銘(覚え直し)や計算、日付の確認などを行う、短時間でできる簡易的なテストです。
-
何がわかる?: 記憶力や判断能力の目安を数値化し、現在の「理解する力」がどの程度あるかを確認します。
3. 多角的な情報の収集
テストの結果だけでなく、生活全般の状況をふまえて総合的に判断します。
-
ご家族からの聞き取り: 日常生活で困っていることや、以前との変化について伺います。
-
かかりつけ医との連携: 持病や服用している薬の影響がないか、これまでの病歴を確認します。
4. 社会的なサポート状況の確認(成年後見制度など)
ご本人の権利を守り、安全な生活を支えるための公的な準備が進んでいるかも大切な確認事項です。
-
成年後見制度の利用状況: ご本人に代わって契約や財産管理を行う「成年後見人」などが選任されているかを確認し、適切な意思決定のサポートにつなげます。
認知症の方への歯科治療:お口の健康から守る「自分らしい暮らし」
お口の健康を守ることは、単に「歯を治す」だけでなく、認知症の進行を緩やかにし、元気に毎日を過ごすための大切な鍵となります。
1. なぜ「お口のケア」が認知症予防になるのか?
「噛む」という動作は脳を刺激します。お口の機能低下(オーラルフレイル)を防ぐことは、全身の衰えを防ぐことにつながります。

-
重症化の予防: 歯を失うのを防ぎ、しっかり噛んで食べることで、脳の活性化を促します。
-
低栄養の防止: 何でも美味しく食べられることは、体力や免疫力を維持し、寝たきりなどのリスクを減らします。
2. 当院の治療方針
認知症の方の診療では、ご本人との信頼関係を第一に考えます。
-
ご家族との連携: ご本人の心理状態や生活環境に配慮し、ご家族にしっかりご説明・ご同意をいただいた上で治療計画を立てます。
-
無理のない治療: 可能な限り通常の歯科治療を目指しますが、ご本人の負担が大きい場合は、痛みや感染を抑えるための「進行を遅らせる処置」を優先することもあります。
3. 特徴的な治療アプローチ
お体の状態や認知症の進行度に合わせて、以下のような工夫を行っています。
-
虫歯の進行抑制(サホライド): 歯を削るのが難しい場合、お薬(サホライド)を塗って虫歯の進行を止めます。
※塗った部分は黒くなりますが、痛みなく処置ができるメリットがあります。
-
「コピー入れ歯」の製作: 新しい入れ歯に慣れるのが難しい方には、今お使いの入れ歯の形を再現し、材料だけを新しくした「コピー入れ歯(自費)」をご提案しています。形が変わらないため、違和感なくお使いいただけます。
-
新調の目安: 新しい入れ歯を作って使いこなせるかどうかの目安として、「ご自身で洋服の着替えができるか」といった日常の動作を確認させていただくことがあります。
4. 入れ歯の紛失・取り違え防止サービス
施設への入所や入院の際、入れ歯の紛失や取り違えは非常に多い悩みです。
-
お名前入れサービス: 当院で新しく製作した入れ歯には、無料でお名前をお入れしています。
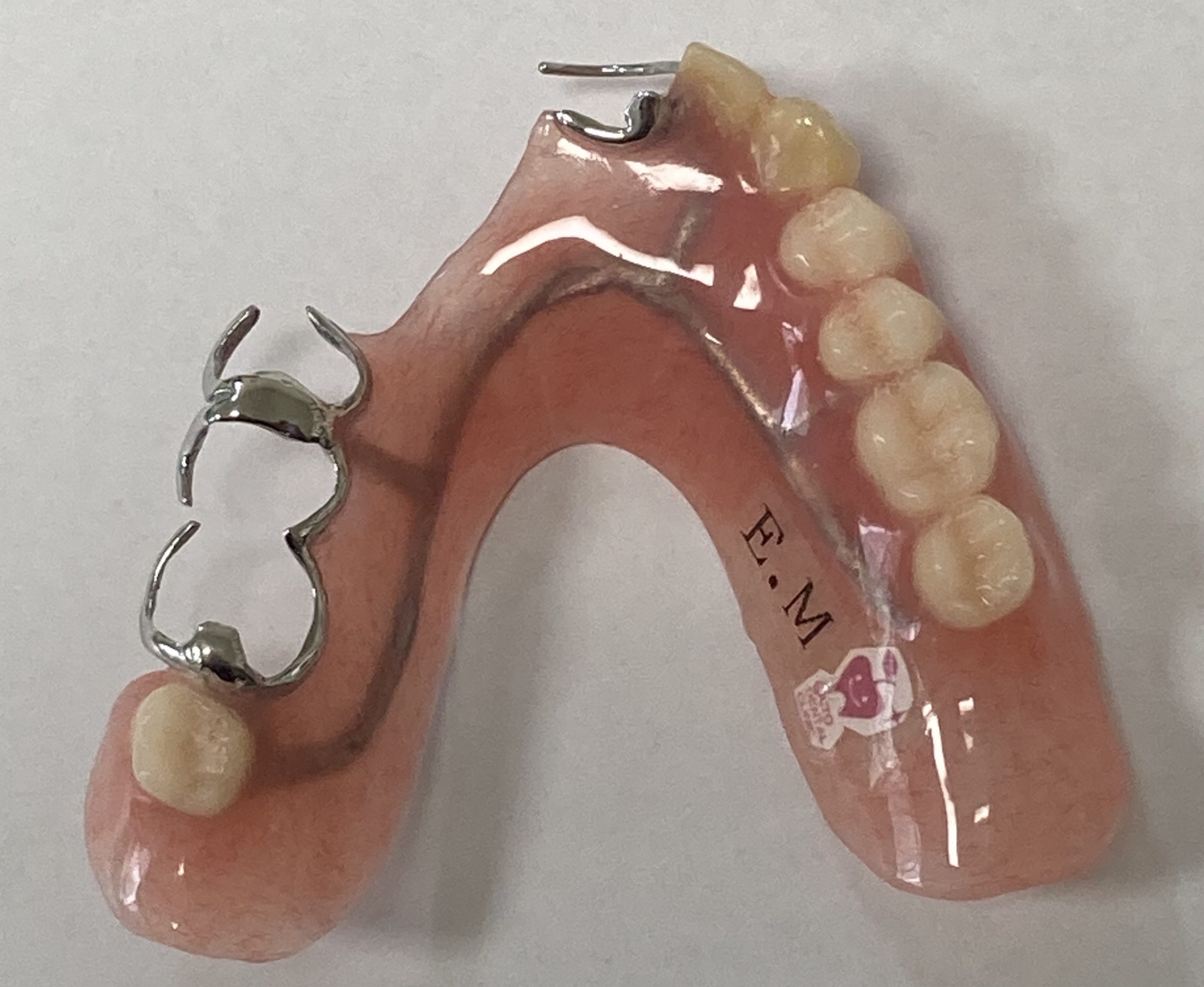
-
介護者の方へのサポート: 入れ歯のお手入れは介護者の協力が不可欠です。簡単にできる清掃方法や管理のコツを丁寧にお伝えします。
💡 歯科医師からのアドバイス
「歯医者に連れて行くのが大変そう…」とためらわれることもあるかと思います。しかし、お口の中が清潔になり、しっかり噛めるようになると、穏やかに過ごせる時間が増える方も多くいらっしゃいます。まずは検診から、お気軽にご相談ください。
視力が低下している方への配慮:色の「コントラスト」で解決
加齢や認知症の影響で視力が低下すると、「似たような色」の区別がつきにくくなります。
-
「見えにくい」例:
白いお盆 + 白いお皿 + 白いごはん
(すべてが白一色だと、どこにごはんがあるのか、お皿の縁がどこなのか認識できません)
-
「見えやすくする」工夫:
色のコントラスト(明暗の差)をはっきりさせ、食べ物の存在感を出しましょう。

| 工夫するポイント | 具体的なアイデア |
| お皿の色を変える | 白いごはんには、青色や黒色など濃い色のお皿を使うと、お米の粒まではっきり見えます。 |
| お盆(トレー)の色 | お皿と同系色を避け、お皿の輪郭が際立つ色のお盆を選びます。 |
| ランチョンマット | テーブルとお皿の色が似ている場合は、色のついたマットを敷くだけで位置がわかりやすくなります。 |
💡 介助のヒント
「見えない」ことは、食べこぼしや食欲低下の原因にもなります。「お皿がここですよ」と教える前に、まずは「目に入る色」を工夫してみるだけで、ご本人が自力で食べやすくなることがあります。
片側を見落としてしまう方(半側空間無視)への食事介助
視力に問題がなくても、脳の障害によって「片側の空間(多くは左側)が存在しない」かのように振る舞ってしまうことがあります。
1. 「食べ残し」を防ぎ、スムーズに食べてもらう工夫
まずは、本人が認識できる範囲を活用して、しっかり栄養を摂ってもらうことを優先します。
-
段階的な配置:
最初は「しっかり見える側」におかずを置き、食べ進めるのに合わせて、お皿を「正面」、そして「見落としがちな側」へと少しずつ移動させ、意識を誘導します。
-
自力で食べる時のサポート:
「左側にお肉がありますよ」と声掛けをしたり、見落としているお皿を見える位置までスッと動かしてあげることで、食べ残しを防ぎます。
2. 「見落とす側」に意識を向けるトレーニング
状態が安定しており、少しずつリハビリを取り入れたい場合の関わり方です。
-
見える側の情報をあえて減らす:
「見える側」に壁やパーテーションを置き、あえて視界を遮断します。
-
「見えない側」からアプローチ:
介助者は「正面」または「見落としがちな側」から声をかけたり、介助を行ったりすることで、本人が自発的にそちらを向くよう促します。
まとめ:介助のポイント
| 目的 | 具体的な方法 |
| しっかり完食してほしい時 | お皿を見える位置に移動させる、声掛けをする。 |
| 意識を向ける練習をしたい時 | 「見えない側」から話しかける、見える側の視界をさえぎる。 |
💡 ワンポイント・アドバイス
本人にとっては、見落としている側は「本当に存在しない」世界です。無理に「こっちを見て!」と急かすのではなく、お皿にカラフルな目印をつけるなど、自然に目が向くような工夫から始めるのが効果的です。
食べている途中で「手が止まってしまった時」のサポート法
食事が中断してしまった場合、ご本人の「自分で食べたい」という気持ちを尊重しつつ、スムーズに再開するための3つのテクニックをご紹介します。
1. 「スプーンを手渡す」方法(自分で動ける方向け)
「次はどう動けばいいんだっけ?」と迷っている方に有効です。
-
手順: 介助者がスプーンで一口分をすくい、そのままご本人の手に持たせます。
-
コツ: スプーンが口に対してまっすぐ入るような角度で手渡すと、その後の動作がスムーズに運びます。
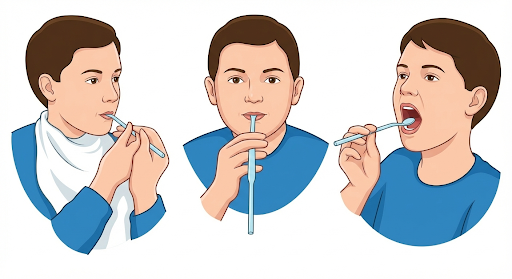
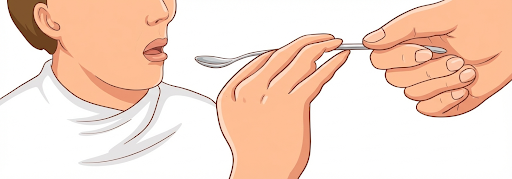
2. 「一緒にスプーンを持つ」方法(介助が必要な方向け)
動きを忘れてしまったり、力加減が難しかったりする場合のサポートです。
-
長めのスプーンを活用: 柄の長いスプーンを使い、ご本人の手の上から介助者が先端を軽く支えて誘導します。
-
「2本のスプーン」でペース作り:
1. 1本目のスプーンで口へ運び、ご本人がしっかり飲み込むのを待ちます。
2. 飲み込んだことを確認してから、準備しておいた2本目のスプーンを渡します。 これにより、詰め込みすぎを防ぎ、安全なリズムを作ることができます。
3. 「赤ちゃんせんべい」で飲み込みのスイッチを入れる
「口の中に食べ物があるのに、ゴクンができない」という時に効果的な裏技です。
-
方法: 市販の赤ちゃん用せんべいを小さく割り、唇にそっと触れさせて取り込ませます。
-
なぜ効くの?: 赤ちゃんせんべいは口どけが良く、適度な刺激になります。唇でこれを取り込む刺激が、脳に「飲み込む準備(嚥下反射)」のスイッチを入れ、止まっていた食事動作を再開させるきっかけになります。
※飲み込みの障害が比較的軽い方に適した方法です。
💡 介助の際の「安心ポイント」
手が止まった時は、ご本人が「今は何をすればいいのか」を脳で整理している最中かもしれません。
-
「早く食べて」と急かさない
-
一口飲み込むごとに「ゴクンできましたね」と優しく声をかける
-
姿勢が崩れていないか確認する(体が傾くと飲み込みにくくなります)
反射を味方につける:お口のトラブル別・介助のコツ
認知症の進行に伴い、自分の意思とは関係なく口が閉まってしまったり(噛む反射)、逆に開いたままになったりすることがあります。無理に動かそうとせず、特定のポイントを刺激して「自然な動き」を引き出しましょう。
1. 「口が固く閉じてしまう」時のケア(K-point刺激)
食べようとしても強く噛み締めてしまったり、口を開けてくれなかったりする場合に有効です。
-
方法: 人差し指、またはスプーンの背を使って、「K-point(ケーポイント)」を優しく刺激します。
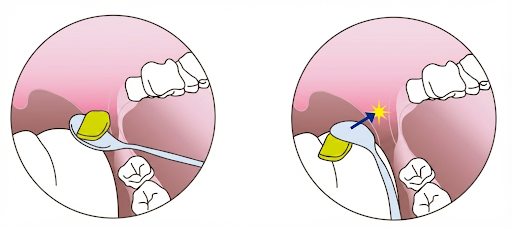
-
場所: 奥歯(親知らず)よりもさらに奥にある、上あごの粘膜の部分です。
-
効果:
-
刺激すると、反射的にふわっと口が開きます。
-
指やスプーンを離すと、今度は「噛む動き」から「飲み込む動き(ゴクン)」へと自然に誘導されます。
-
2. 「唇が閉じず、食べこぼしてしまう」時のケア
お口に食べ物を入れても、唇が閉まらないために外へ出てしまう場合の対応です。
-
基本の介助: 介助者の手で下あごを軽く支え、唇が閉じるのを物理的にサポートします。
-
「吸う反射(吸啜反射)」を利用するコツ: 赤ちゃんが指を吸うような「吸いつく反射」が残っている場合に有効なテクニックです。
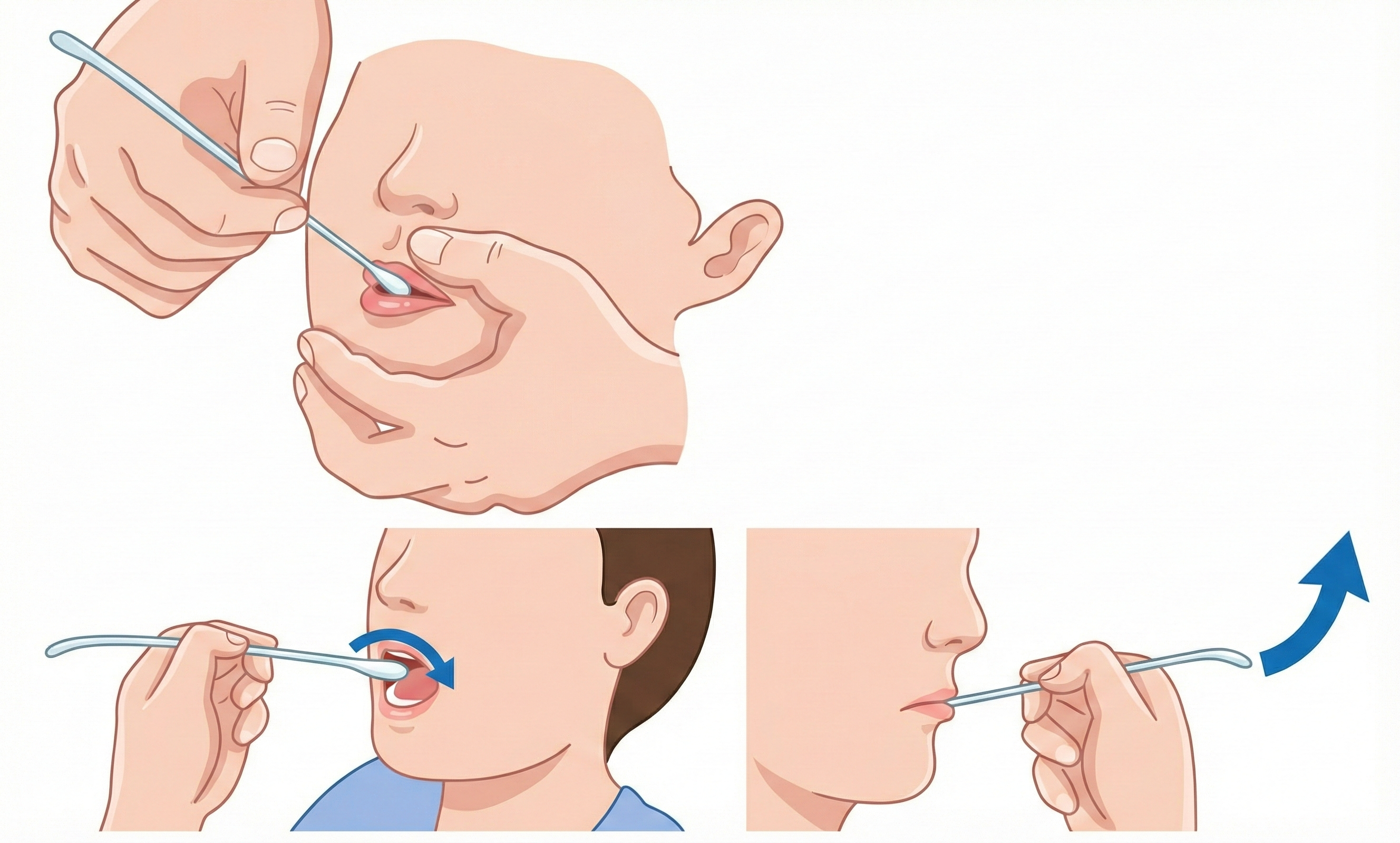
-
スプーンを口に入れる際、上唇をチョンと刺激します。
-
すると反射的に唇が「吸いつこう」として閉じようとします。
-
その閉じようとするタイミングに合わせて、スプーンをスッと引きます。
💡 介助をスムーズにするための心得
-
無理にこじ開けない: 反射で閉まっている口を力ずくで開けようとすると、ケガの原因になったり、拒否感が強まったりします。
-
リズムを合わせる: ご本人の唇やあごのわずかな動きを観察し、そのリズムに乗ってスプーンを出し入れするのが一番の近道です。
⚠️ 注意事項 これらのテクニック(特にK-point刺激)は、強く押しすぎないよう注意が必要です。初めて行う場合は、歯科医師や言語聴覚士(ST)などの専門家に、実際の力加減を確認してもらうとより安全です。
認知症の方の「食べる」を支えるコミュニケーションと環境づくり
言葉だけでなく、動作や環境を整えることで、ご本人の「自分で食べる力」を引き出すことができます。
1. 伝わりやすい「伝え方」のコツ
言葉の理解が難しくなっている場合があるため、シンプルに伝えることが大切です。
-
「ゆっくり・はっきり・短く」: 一度にたくさんのことを言わず、短い文章で一つずつ伝えましょう。
-
ジェスチャーを交える: 言葉で伝わらない時は、介助者が食べる真似をしてみせると、「あ、食べればいいんだ」と思い出すきっかけ(模倣)になります。
-
「手」から伝える: コップやスプーンをそっと手に持たせてあげてください。手に触れる感覚が、体に染み付いている「食べる習慣」を呼び起こします。
2. 介助者が守りたい「3つの心得」
ご本人の自尊心を傷つけず、安心できる雰囲気を作ります。
-
驚かせない: 後ろから急に声をかけたりせず、必ず視界に入ってから優しく声をかけましょう。
-
否定せず、自尊心を大切に: 食べこぼしを叱ったりせず、本人の意思や「やりたい」という気持ちを尊重します。
-
急がせない: 本人のペースを待ちましょう。急かされるとパニックになり、かえって食べられなくなることがあります。
3. 集中できる「環境」の整え方
情報が多すぎると脳が混乱してしまいます。「引き算」の考え方で環境を整えましょう。
-
情報を減らす:
-
壁を背にする、または壁に向かって座り、視界に入る動くものを減らします。
-
一度にたくさん並べず、「一皿ずつ」出すことで、何を食べればいいか迷わせない工夫をします。
-
-
「赤色」の力を借りる: 視力が低下していても、赤色の食器や道具は認識しやすいと言われています。食べ物との区別がつきやすくなり、食欲アップも期待できます。
4. ひとりで抱え込まず「チーム」で支える
食事の悩みは、介護をする方一人で解決できるものではありません。
-
多職種と連携しましょう: 医師、歯科医師、管理栄養士、言語聴覚士、ケアマネジャーなど、専門家はそれぞれの視点で解決策を持っています。小さな変化や困りごとも、積極的に相談しましょう。
💡 メッセージ 大切なのは、ご本人の今の世界に寄り添うことです。「正しく食べさせる」ことよりも、「今日も美味しく、安心して食べられた」という心の満足を積み重ねていきましょう。
人生の最終段階における「食」とケアの目標
認知症が進行し、人生の最終段階(ターミナル期)を迎えたとき、私たちの目標は「病気を治すこと」から、「ご本人の穏やかな毎日と、尊厳を守ること」へと変化します。
私たちは、以下の3つを大切にしたケアを行っています。
1. 「おいしい」という喜びを大切に
栄養を摂るための食事ではなく、ご本人が「食べたい」と望むものを、無理のない範囲で、「お口から味わう楽しみ」として続けていただくことを最優先します。
2. 肺炎を防ぎ、健やかに
飲み込む力が弱まっても、できる限り安全に食べられるよう工夫し、命に関わる「誤嚥性肺炎(ごえんせいはいえん)」を予防します。
3. お口の中を心地よく
食事が少量になっても、お口の中の清潔を保つことは欠かせません。乾燥や汚れによる不快感を取り除き、「さっぱりとして気持ちいい」状態を保つことで、ご本人の安らかな生活を支えます。
💡 私たちの想い たとえ一口であっても、慣れ親しんだ味を楽しみ、お口の中が心地よい状態であることは、最期までその人らしく生きるための大きな力になります。ご本人とご家族が、一日一日を穏やかに過ごせるよう、全力でサポートいたします。

